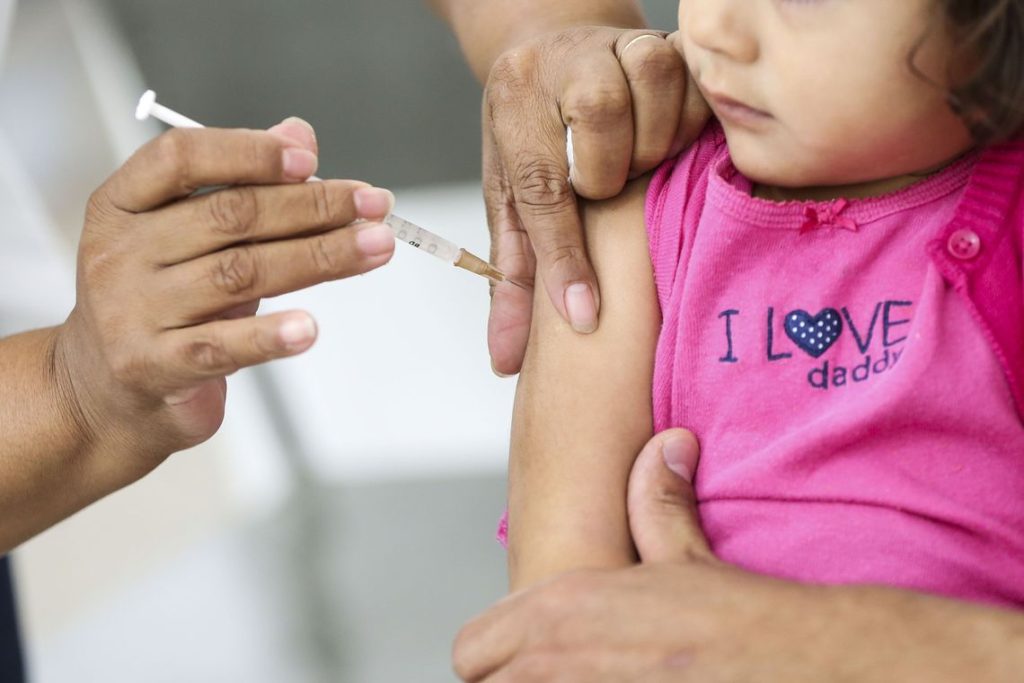
Os idosos também precisam de cuidados como a vacinação, que está diretamente relacionada com a melhor qualidade e expectativa de vida. Pessoas imunocompetentes têm mais condições de enfrentar adversidades associadas à ação de vírus e bactérias, portanto, é um grande equívoco negligenciar a prevenção de danos à saúde por meio de imunobiológicos, independentemente da faixa etária.
As alterações imunológicas associadas ao envelhecimento ou imunossenescência fazem aumentar o risco de infecções que, em idosos, podem ser associadas com declínio funcional inespecífico e comorbidades, com manifestações clínicas diversificadas, promovendo nesse grupo populacional maiores taxas de hospitalizações e morbimortalidade. Esses são alguns dos aspectos que justificam a imunização como parte fundamental dos programas de prevenção e promoção da saúde do idoso.
Além disso, muitos indivíduos com mais de 60 anos encontram-se ainda em franca atividade profissional, com responsabilidades e contribuindo na renda familiar. Portanto, seu adoecimento pode acarretar, além de absenteísmo e prejuízo financeiro, a transmissão de doenças infecciosas à sua família, situação que pode prejudicá-lo ainda mais no trabalho, devido à necessidade, muitas vezes, de acompanhar o familiar doente. Outros aspectos importantes são: a proximidade entre avós e netos, sendo as crianças importantes agentes transmissores de doenças infecciosas; e as mudanças nos padrões da sexualidade, com o consequente aumento da incidência de doenças sexualmente transmissíveis entre os maiores de 60 anos.
Segundo o Dr. Alberto Jorge Félix Costa CRM-MS 1266, médico e diretor técnico responsável da Imunitá Centro de Imunização envelhecer não significa necessariamente adoecer. “Um indivíduo pode envelhecer de forma natural, convivendo bem com o passar dos anos e mantendo-se ativo em todas as fases da vida. Todos devem estar atentos ao Calendário Nacional de Vacinação, não só para as crianças, mas para a população idosa também, que corresponde ao conjunto de vacinas consideradas de interesse prioritário à saúde pública do país”, explica.
De acordo com a Organização Mundial de Saúde, até 2020 o número de pessoas com mais de 60 anos vai superar o de crianças menores de 5 anos pela primeira vez na história. No Brasil, segundo a Pesquisa Nacional por Amostra de Domicílios (PNAD 2013), realizada pelo IBGE, a população idosa alcançou 26,1 milhões, o que equivale a 13% da população total do país.
Uma das principais vacinas para essa faixa etária é a pneumo 13 que imuniza contra a pneumonia, uma das doenças que mais atingem os idosos. Também há outras como hepatite A e B, febre amarela, Herpes Zooster e etc.






 Os primeiros sintomas da dengue incluem febre alta e mal estar geral, que surgem cerca de 3 dias após a picada do mosquito Aedes Aegypti. Conhecer a evolução da doenças é importante para não confundir esta com outras doenças como gripe, resfriado, malária ou meningite, por exemplo, iniciando o tratamento adequado rapidamente.
Os primeiros sintomas da dengue incluem febre alta e mal estar geral, que surgem cerca de 3 dias após a picada do mosquito Aedes Aegypti. Conhecer a evolução da doenças é importante para não confundir esta com outras doenças como gripe, resfriado, malária ou meningite, por exemplo, iniciando o tratamento adequado rapidamente.